Ambient music improves sleep quality and cognitive function in college students with neurotic personality tendency
用Spotify或Apple Music的睡眠播客,如'Sleep with Steve',提供专业指导和放松音乐。 #生活技巧# #健康生活方式# #睡眠调整技巧# #放松音乐推荐#
[摘要] 目的 探索环境音乐对神经质大学生睡眠质量及认知能力的作用。方法 选取2021年10月到2022年1月某医科大学临床专业30名具有睡眠问题[匹兹堡睡眠质量指数(Pittsburgh sleep quality index, PSQI)≥8分]的神经质人格倾向大学生作为研究对象,按随机数字表法将大学生分为试验组和对照组(n=15)。试验组睡前通过蓝牙音乐盒子接受30 min环境音乐干预,对照组的蓝牙音乐盒子中无音乐播放,两组均干预2 d。比较两组干预前后的睡眠质量[睡眠潜伏期(sleep onset latency, SOL)、睡眠总时长(total sleep time, TST)、睡眠效率(sleep efficiency, SE)、快速眼动期(rapid eye movement, REM)、非快速眼动期(non-rapid eye movement, NREM)]和认知能力[疲劳诱导范式、注意网络测试(attention network test,ANT)、N-back范式]。结果 试验组的第1期(NREM 1,N1)、第2期(MREM 2,N2)、第3期(NREM 3,N3)SOL[4.000(3.000,6.000)vs 10.000(7.500,12.000),P=0.003;6.000(5.500,9.000) vs 12.500(9.500,17.500),P=0.006;16.000(13.000,19.500) vs 34.500(22.000,46.000),P=0.002]均显著短于对照组,试验组的N3总时长(109.433±27.281 vs 85.233±23.426,P=0.018)较对照组显著更长;认知能力方面,试验组的ANT正确率(98.333±1.247 vs 96.154±2.851,P=0.016)显著高于对照组。结论 环境音乐可通过缩短SOL、延长N3总时长改善神经质人格倾向大学生的睡眠质量,此外环境音乐还可提升其专注力水平。
Ambient music improves sleep quality and cognitive function in college students with neurotic personality tendency
[Abstract] Objective To explore the effect of ambient music on sleep quality and cognitive function of college students with neurotic personality tendency. Methods Thirty college students with neurotic personality tendency who majored in clinical medicine and had sleep problems with Pittsburgh sleep quality index (PSQI) ≥8 were recruited from a medical university during October 2021 and January 2022. They were randomly assigned into the control and test groups (n=15). The test group received a 30-minute ambient music intervention via a Bluetooth music box before bedtime, and the control group had no music playing in the Bluetooth music box. Both groups were intervened for 2 d. The parameters of sleep quality, including sleep onset latency (SOL), total sleep time (TST), sleep efficiency (SE), rapid eye movement (REM), non-rapid eye movement (NREM), and the indicators in cognitive function, such as fatigue induction paradigm, attention network test (ANT), N-back paradigm, were compared pre- and post-intervention in both groups. Results Compared to the control group, the SOL of NREM (N1), N2 and N3 [4.000 (3.000, 6.000) vs 10.000 (7.500, 12.000), P=0.003; 6.000 (5.500, 9.000) vs 12.500 (9.500, 17.500), P=0.006; 16.000 (13.000, 19.500) vs 34.500 (22.000, 46.000), P=0.002] were significantly shorter, and the total N3 duration (109.433±27.281 vs 85.233±23.426, P=0.018) was obviously longer in the test group. In terms of cognitive function, statistically higher ANT correct rate (98.333±1.247 vs 96.154± 2.851, P=0.016) was observed in the test group. Conclusion Ambient music can improve the sleep quality of college students with neurotic personality tendency by shortening SOL and prolonging total N3 duration, and then enhances their concentration levels.
[Key words] ambient music sleep quality neuroticism college students cognitive ability
睡眠在调节人体昼夜节律和维持机体内稳态中发挥着重要的作用,是评价身心健康的重要指标[1]。大学阶段是个体处于青年期发展的重要阶段,是生理、心理逐渐走向成熟,学习能力和综合能力提升的关键时期[2]。然而由于性激素分泌、学习压力、电子设备频繁使用等因素的影响,使得大学生的入睡时间普遍延迟,睡眠问题日益突出[3]。调查显示60%以上的大学生睡眠质量差[4-5],30%的大学生经临床评估为失眠[6],大学生的失眠发生率占成年人失眠发生率的52.1%[7]。睡眠不足会增加心脑血管疾病[8]、肥胖[9]等发病的风险,引发焦虑、抑郁等情绪障碍[10-11],还会导致注意力[12-13]、记忆力[10]等认知能力的下降,致使成绩下滑[14],毕业率难度增加[15]。因此,改善大学生睡眠质量对维持其身心健康、提高其认知能力[16]具有重要意义。
神经质是一种人格特质,具有情绪不稳定、易产生焦虑、自我满足感低等特点,能够反映个体对外在世界危险及混乱程度的感知力[17]。研究发现高神经质人格群体的睡眠质量较差[18],常出现入睡困难[19]和白天嗜睡[20],导致该群体的身心健康状况总体不佳[21]且面临更高的死亡风险[22]。同时也有研究发现大学生神经质水平越高,其睡眠质量就越差[23]。因此,改善神经质人格倾向大学生的睡眠质量具有重要的现实意义。
音乐干预作为有效促进睡眠的非药物治疗手段[24],在大学生中接受度较高[25]。多项研究表明音乐对于改善大学生睡眠质量[26]、提高睡眠满意度[27]以及降低抑郁情绪[28]有显著作用。然而,这些研究结果大多基于睡眠质量的主观报告,缺少客观证据,且以往大多数研究中的音乐选择是基于受试者或研究者个人偏好[29-30],种类较为繁杂,个性化程度较高,导致干预效果难以复制。环境音乐是一种非传统的音乐类型,旨在营造平静和放松的氛围,聆听这类音乐可使人形成对自然或特定环境的想象,引发听者共鸣,产生放松的感觉,主要特征为无人声、节奏缓慢、旋律重复,包含雨声、虫鸣声等自然界声音,一般是由电子合成器和原生乐器组合生成[31-32]。一项大样本音乐分析报告发现包含自然界声音在内的环境音乐是大众在睡前播放量最高的音乐类型[33]。综上所述,如何解决神经质人格倾向大学生的睡眠问题具有重要的实际意义,环境音乐干预有望成为解决这一问题的有效手段。因此,本研究以神经质人格倾向大学生为研究对象,以环境音乐为干预手段,探索环境音乐对神经质人格倾向大学生睡眠质量及认知能力的作用,以期为改善大学生睡眠质量和认知能力提供一种有效的干预措施。
1 对象与方法 1.1 研究设计及流程
本研究为实验室环境下的随机对照实验,受试者均位于音乐治疗实验室完成,实验室室温控制在23~26 ℃,湿度控制在40%~50%。通过多导睡眠监测仪(Polysomnography, PSG)收集客观睡眠指标,通过疲劳诱导范式、注意网络测试(attention network test,ANT)、N-back范式收集认知能力指标。试验时间总共开展15个周期。每一周期受试者为2人,分别进行4 d的实验室环境睡眠,第1天为适应日,目的为去除首夜效应,第2天为基线测量,第3、4天为干预日。本研究将客观睡眠潜伏期(sleep onset latency, SOL)作为睡眠质量的主要疗效指标,以睡眠总时长(total sleep time, TST)为安全性指标。
试验第1、2天,实验当天晚21:30前受试者需完成洗头、洁面等一系列清洗活动,抵达实验室时需保证面部与头发的卫生程度。晚21:30-22:00期间受试者完成睡眠日志。配合研究人员将空调调至适宜温度,佩戴PSG。晚23:00,定标,受试者入睡。次日早6:20-6:50起床,填写睡眠日志, 取下佩戴设备,完成洗漱和进食活动。早6:50-7:40进行认知能力测试,每天早晨测试前随机抽取测试顺序来完成疲劳诱导范式、ANT、N-back范式,过程要求受试者坐于电脑前完成。试验第3、4天,受试者将被随机分配至对照组或试验组,实验当晚音乐通过课题组开发的小程序“线上睡眠管理平台”发放至受试者手机,采用骨传导蓝牙音乐盒子(专利号:ZL201820707340.1)播放音乐,音乐开始时间为脑电定标结束后(开始入睡),干预时长为30 min,点击播放后小程序将自动进入倒计时,无需受试者操作。音乐盒子放置于枕头下方,音量大小控制为38~45 Hz。对照组同样放置骨传导蓝牙音乐盒子于枕头下方,并告知受试者“此音乐盒子将在您定标结束后自动播放30 min的特定脑波音频,但由于音频特征,您有可能不能听见其声音,无论您是否可以听见此声音,都请您维持正常入睡状态”,实验结束后将提供小程序音乐供对照组受试者使用。其他流程同试验第1、2天(试验流程见图 1)。
 图 1神经质人格倾向大学生环境音乐干预睡眠试验流程图
图 1神经质人格倾向大学生环境音乐干预睡眠试验流程图研究已通过陆军军医大学伦理委员会审批(2021第031-02),所有受试者签署书面知情同意书,受试入组者流程见图 2。
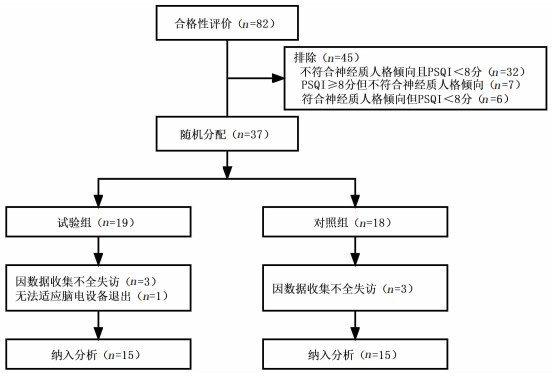 图 2受试者入组流程图
图 2受试者入组流程图 1.2 研究对象
研究于2021年10月到2022年1月在某医科大学临床专业招募具有睡眠问题[匹兹堡睡眠质量指数(Pittsburgh sleep quality index, PSQI)≥8分[34]]的神经质人格倾向大学生作为研究对象。
1.2.1 纳入排除标准
纳入标准:①18~24岁在校本科生;②PSQI得分≥8分;③大五人格问卷第二版(big five inventory-2, BFI-2)符合神经质人格特征。排除标准:①听觉障碍者;②试验期间需使用影响睡眠的药物(如:感冒药、褪黑素等)者;③睡前2 h有饮酒或咖啡因饮品习惯者;④同时接受其他睡眠干预方式者(如:正念、认知行为疗法等);⑤对试验设备过敏者。
1.2.2 样本量计算
按随机数字表法将受试者分为环境音乐干预试验组和对照组2组,以N1睡眠潜伏期为结局指标,将计量资料转化为计数资料,入睡时长≤5 min为评分5,6≤入睡时长≤10 min为评分4,11≤入睡时长≤15 min为评分3,16≤入睡时长≤20 min为评分2,入睡时长≥21 min为评分1。根据预试验研究结果,试验组的SOL改善率最大值(max)为100%,最小值(min)为11%,对照组的SOL改善率max为100%,min为23%,要求2组样本量比值为1 ∶1,设双侧α=0.05,1-β=0.90,λ=12.65,根据样本量计算公式:

单组n=11,考虑20%的失访率,单组n=14。则样本量需求为14*2=28例,最终纳入30例受试者,每组各15例。
1.3 研究工具
1.3.1 人口学调查表
包括年龄、性别、年级、主要睡眠问题。
1.3.2 匹兹堡睡眠质量指数量表
由匹兹堡大学精神科医生Buysse于1989年编制,本研究采用刘贤臣等[34]于1996年修订版本,主要用于评定被试最近1个月的睡眠质量,由19个自评和5个他评条目构成,其中第19个自评条目和5个他评条目不参与计分,总共有18个条目分成7个成分,每个成分按0~3等级划分,累计各成分得分为PSQI总分,总分范围为0~21,其中,≥8分表示睡眠质量较差。
1.3.3 大五人格问卷第二版
由Soto和John于2017年对BFI进行修订开发的BFI-2,本研究采用ZHANG等[35]修订的中文第二版。全量表共60个条目,用于评估大五人格的5维度,以及评估每个维度的3个核心侧面,每个侧面4条目,每个维度12条目,均采用“1”(非常不同意)到“5”(非常同意)的5级评分,其中正反向题目各一半。通过十分制转换法,将≥36分表示具有神经质人格倾向。
1.3.4 多导睡眠监测仪[36]
可连续并同步描述记述睡眠过程中的脑电、心电、肌电、呼吸等多项指标,是国际公认测量睡眠的“金标准”。本研究采用Compumedics Grael多导睡眠记录系统,共六导脑电导联(F4-M1、F3-M2、C4-M1、C3-M2、O2-M1和O1-M2;其中F为额叶,C为中心部,O为枕叶,M为参考电极),两导眼动导联(E1-M2和E2-M2),两导下颌肌电导联(chin1-chinZ和chin2-chinZ),左右胫前肌电导联,心电导联,同步视频音频记录。按照睡眠医学委员会睡眠分期和相关事件判读规则2.6版人工分析睡眠及相关事件。本研究中的睡眠各期时长(N1、N2、N3、REM)、各期睡眠潜伏期(SOL)、睡眠总时长(TST)、睡眠效率(sleep efficiency, SE)、快速眼动期(rapid eye movement, REM)时长、非快速眼动期(non-rapid eye movement, NREM)时长均由PSG测量所得。
1.3.5 认知能力测试
本项测试任务使用疲劳诱导范式、ANT、N-back范式进行测量,使用E-Prime3.0软件编辑并运行的,所有受试者在试验室提供的舒适、明亮、温馨的环境中进行测试。图片显示在62 cm×35 cm的电脑屏幕上,在试验前使用统一标准的指导语将试验目的、要求以及注意事项向受试者讲解清楚。试验开始时要求受试者坐在电脑正前方相对固定的位置上进行操作,从屏幕上阅读任务指令,清楚地识别刺激并完成所有任务。
1.4 盲法
本研究采用三盲设计。受试者在干预前不知道自己分组情况;数据记录及处理人员不知道研究对象分组情况。于试验结束进行统计分析时揭盲。
1.5 音乐筛选
根据从前人文献中总结的环境音乐特点(无人声、节奏缓慢、旋律重复,包含雨声、虫鸣声等自然界声音)及SCARRATT等[33]对睡眠音乐特征的描述(低响度、低能量、高声学、高乐器性),从网络音乐平台(如:网易云、喜马拉雅音乐)曲库中筛选音乐,纳入音乐需通过2名具有音乐相关专业背景的研究员和2名具有音乐和睡眠相关知识的研究人员共同审核并通过前期试验验证,最终纳入13首环境音乐用于干预实验。
1.6 统计学分析
使用SPSS 26.0软件进行统计分析。对符合正态分布的数据以x±s表示,使用独立样本t检验进行比较;对不符合正态分布的数据以M(P25,P75)表示,使用独立样本Mann Whitney检验进行比较;分类变量使用χ2检验。检验水准α=0.05。
2 结果 2.1 基线比较
研究通过问卷星发放PSQI、BFI-2问卷,共回收82份问卷,剔除不符合纳排标准45人,数据缺失6人,退出实验1人,最终纳入30名具有睡眠问题的神经质人格倾向大学生,对照组与试验组各15人。对照组年龄为(20.067±0.594)岁,男性7人,女性8人,PSQI得分为7.800±1.014;试验组年龄为(19.933± 0.704)岁,男性5人,女性10人,PSQI平均得分为8.200±2.145;经χ2检验,组间差异不存在统计学意义(P>0.05,表 1),数据具有可比性。
表 1 对照组与试验组基线资料(x±s)
变量 对照组(n=15) 试验组(n=15) t/χ2值 P值 年龄 20.067±0.594 19.933±0.704 0.561 0.579 性别 男 7 5 0.556 0.456 女 8 10 年级 大一 2 3 0.759 0.684 大二 8 9 大三 5 3 睡眠问题 入睡困难 9 6 1.433 0.698 睡眠难维持 2 2 早醒 3 5 其他 1 2 PSQI得分 7.800±1.014 8.200±2.145 -0.653 0.519干预前,两组受试者在各期SOL、各期总时长、TST、SE上差异均无统计学意义,在疲劳诱导范式、ANT、N-back范式的正确率和反应时上差异均无统计学意义(表 2、3)。
表 2 对照组与试验组睡眠相关指标干预前比较[x±s,M(P25,P75)]
变量 对照组(n=15) 试验组(n=15) t/Z值 P值 N1潜伏期/min 6.500(4.000, 11.500) 9.000(4.000, 11.500) -0.332a 0.755 N2潜伏期/min 9.500(6.500, 13.500) 10.000(6.500, 14.000) -0.104a 0.934 N3潜伏期/min 21.286±8.734 18.767±4.512 0.950b 0.350 REM潜伏期/min 104.964±48.896 105.500±40.614 -0.031b 0.975 N1总时长/min 29.000±15.746 21.167±6.947 1.691b 0.102 N2总时长/min 198.500(189.000, 205.500) 207.500(190.000, 223.000) -0.975a 0.340 N3总时长/min 94.700±24.708 99.800±22.327 -0.573b 0.571 REM总时长/min 80.233±18.858 80.600±24.243 -0.045b 0.965 NREM总时长/min 332.500(317.500, 335.500) 329.500(308.000, 336.000) 0.083a 0.950 TST/min 402.429±22.120 402.133±32.004 0.028b 0.978 SE(%) 95.700(92.700, 96.400) 95.300(93.500, 96.000) -0.145a 0.901a:Mann Whitney检验;b:独立样本t检验表 3 对照组与试验组认知能力相关指标干预前比较(x±s)
变量 对照组(n=15) 试验组(n=15) t值 P值 疲劳正确率(%) 96.357±3.618 95.500±6.115 0.435 0.667 疲劳反应时/ms 285.489±82.884 422.454±251.032 -1.868 0.073 ANT正确率(%) 96.500±2.693 94.200±5.879 1.207 0.239 ANT反应时/ms 664.760±94.950 712.174±128.727 -1.025 0.315 N-Back正确率(%) 80.071±14.099 82.714±11.436 -0.525 0.604 N-Back反应时/ms 544.252±129.264 536.499±163.208 0.134 0.8942.2 睡眠质量比较
试验组的N1潜伏期[4.000(3.000,6.000) vs 10.000(7.500,12.000),P=0.003]、N2潜伏期[6.000(5.500,9.000)vs 12.500(9.500,17.500),P=0.006]、N3潜伏期[16.000(13.000,19.500)vs 34.500(22.000,46.000),P=0.002]时长显著短于对照组;试验组的N3期总时长(109.433±27.281 vs 85.233±23.426,P=0.018)显著长于对照组(图 3)。其余睡眠相关指标差异均无统计学意义(表 4)。
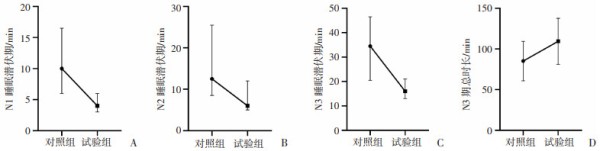 A:2组N1睡眠潜伏期比较;B:2组N2睡眠潜伏期比较;C:2组N3睡眠潜伏期比较;D:2组N3期总时长比较图 3对照组与试验组N1睡眠潜伏期及N3期总时长比较
A:2组N1睡眠潜伏期比较;B:2组N2睡眠潜伏期比较;C:2组N3睡眠潜伏期比较;D:2组N3期总时长比较图 3对照组与试验组N1睡眠潜伏期及N3期总时长比较 表 4 对照组与试验组睡眠相关指标干预后比较[x±s,M(P25,P75)]
变量 对照组(n=15) 试验组(n=15) t/Z值 P值 N1潜伏期/min 10.000(7.500, 12.000) 4.000(3.000, 6.000) 2.966a 0.003 N2潜伏期/min 12.500(9.500, 17.500) 6.000(5.500, 9.000) 2.758a 0.006 N3潜伏期/min 34.500(22.000, 46.000) 16.000(13.000, 19.500) 3.090a 0.002 REM潜伏期/min 86.000(82.500, 108.500) 97.000(79.500, 126.500) -0.539a 0.604 N1总时长/min 28.733±9.928 24.967±11.996 0.905b 0.373 N2总时长/min 206.933±21.167 193.167±23.639 1.623b 0.116 N3总时长/min 85.233±23.426 109.433±27.281 -2.518b 0.018 REM总时长/min 85.667±14.657 87.233±14.458 0.285b 0.778 NREM总时长/min 320.900±21.471 327.567±21.418 -0.823b 0.418 TST/min 415.000(405.500, 419.000) 411.000(407.000, 417.000) 0.311a 0.771 SE(%) 93.747±2.590 94.913±2.832 -1.137b 0.265a:Mann Whitney检验;b:独立样本t检验2.3 认知能力比较
试验组的ANT正确率(98.333±1.247 vs 96.154±2.851,P=0.016)显著高于对照组,ANT反应时(683.808±134.055 vs 590.592±81.227,P=0.045)显著长于对照组(图 4)。其余认知能力相关指标差异均无统计学意义(表 5)。
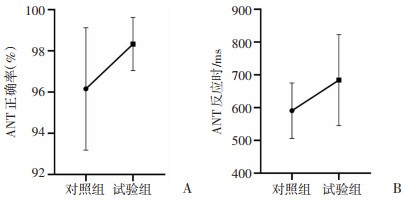 A:2组ANT正确率比较;B:2组ANT反应时比较图 4对照组与试验组ANT正确率及反应时比较
A:2组ANT正确率比较;B:2组ANT反应时比较图 4对照组与试验组ANT正确率及反应时比较 表 5 对照组与试验组认知能力相关指标干预后比较(x±s)
变量 对照组(n=15) 试验组(n=15) t值 P值 疲劳正确率(%) 96.267±3.568 97.143±4.206 -0.585 0.563 疲劳反应时/ms 265.659±95.310 260.113±85.079 0.159 0.875 ANT正确率(%) 96.154±2.851 98.333±1.247 -2.582 0.016 ANT反应时/ms 590.592±81.227 683.808±134.055 -2.104 0.045 N-Back正确率(%) 81.867±13.421 82.538±11.126 -0.138 0.892 N-Back反应时/ms 512.539±136.066 506.636±161.810 0.101 0.9203 讨论
根据睡眠的生理心理抑制模型,认知和情绪过程的去唤醒能力降低会对睡眠产生干扰,因此神经质人格倾向容易对睡眠产生不良影响。而神经质人格倾向大学生的睡眠质量对维持其身心健康具有重要的现实意义。本研究发现,环境音乐干预缩短了神经质人格倾向大学生N1、N2、N3期睡眠潜伏期时长,延长了其N3期总时长,提升了其ANT正确率。但在其他睡眠质量和认知能力指标上均无显著变化。
3.1 神经质与睡眠质量
神经质人格通常代表着个体情感调节较差,得分越高的人更容易感受到烦恼、愤怒、焦虑、抑郁等消极情绪,对心理健康有负向影响,容易产生烦恼、愤怒等消极情绪[37],作为一种心理特征,其特点是倾向于高水平的体验负面情绪,如焦虑、恐惧和担忧。这种特质会对一个人的生活产生多方面的影响,包括他们的睡眠质量,神经质是影响睡眠质量的高危因素[38-39]。高神经质人格个体相比其他个体而言更容易出现睡眠问题,表现为入睡困难[40],夜间频繁醒来,碎片化睡眠加重[41]等。此外,GAMALDO等[42]研究发现高神经质人群的日间功能障碍发生率更高,SPEARS等[43]报道较高的神经质可通过睡眠成分间接预测死亡风险。我们尝试从心理、生理的角度对神经质人格倾向人群高发睡眠问题作解释,以期在未来研究中能够更针对性的对这一类人群的睡眠问题进行改善。在心理上,神经质水平高的人倾向于体验高水平的负面情绪,如焦虑和担忧,他们更容易产生反刍思维,干扰其放松和入睡的能力[44],也更容易产生消极的想法[45],受到压力的影响[46],对压力源的生理反应性增强,与神经质水平较低的人相比,神经质水平高的人在应对压力时表现出更高的皮质醇水平,这是一种压力荷尔蒙,这种对压力的高度生理反应会通过增加唤醒和干扰正常的睡眠周期来扰乱睡眠。在生理上,神经质与高度体验负面情绪的倾向有关,如恐惧和焦虑。这种高度的情绪反应会导致生理唤醒的增加,从而影响睡眠。BAGLIONI等[47]的研究发现神经质水平高的人在夜间的心率和皮质醇水平增加,这可能导致睡眠障碍的发生。
3.2 睡眠质量的改善
本研究发现入睡困难在神经质大学生自我报告中占比较高,与前人研究一致[48],入睡困难已成为大学生亟须解决的睡眠问题。睡眠潜伏期是反映入睡困难程度的重要指标,本研究结果显示环境音乐可有效地缩短大学生睡眠潜伏期。区别于前人研究[49],这一作用可能的机制是:环境音乐所包含的自然或环境声音元素可以激活记忆、情绪[50],将人的注意力从压力事件中转移并聚焦于音乐所带来的感受上[51];与此同时,舒缓的旋律还可通过激活副交感神经系统,减少交感神经系统活动,调节二者的平衡,以达到生理和心理上的放松,从而提高睡眠质量[52-53];此外,我们采用的环境音乐均为受试者在试听后自主选择的曲目,在环境音乐这一类型下满足了受试者的偏好,这可能也是本研究结果区别于以往研究的另一个重要因素。TRAHAN等[25]认为相较于不熟悉的音乐来说,受试者自己选择的音乐更具有镇痛和抗焦虑的作用,JESPERSEN等[24]也曾提出音乐偏好是影响干预效果的重要因素之一。而关于睡眠各期时长,我们仅发现环境音乐延长了神经质大学生N3期时长,与前人研究结果一致,CORDI等[54]的一项面向年轻女性的研究发现听音乐可以缩短N1期时长,延长N3期时长, CHEN等[55]面向慢性失眠患者的研究也报告听音乐可增长N3期时长;而CHANG等[49]的研究却发现听音乐会缩短N2期时长、增长REM期时长,而我们的研究并未发现这一效果;此外,LAZIC等[56]的研究报告称音乐对PSG测量的睡眠质量没有任何影响。不一致的原因可能与研究对象、音乐干预方式及音乐类型相关。在研究对象上,有研究只针对健康人群进行干预[55],也有研究只针对自我报告为失眠的人群[57]干预,此外,还有性别、职业及年龄上的区别。在音乐干预方式上,有研究采用现场演奏的方式[58],也有研究采用录播的方式[59]。在音乐类型上,不同的音乐类型会产生不同的干预效果,一项研究提出睡前听器乐曲会增加耳虫出现的风险从而引起睡眠问题,而非改善睡眠质量[60],另一项研究采用佛教音乐对学生群体的睡眠质量进行干预,结果并不存在任何有利影响[61],尽管佛教音乐对老年群体具有良好的改善作用,但并不适用于学生群体;同样地域文化的差异,也会使干预的效果不一致。
因此,我们更需要针对特定的人群提出特定的干预方式及使用更具有针对性的音乐干预类型,以期获得更有效的效果。而环境音乐对其他睡眠质量相关脑电指标的具体效果则需要更大的样本量及更长的干预时间加以确定。
3.3 认知能力的提高
本研究发现环境音乐干预可以有效提升神经质人格倾向大学生的专注力水平。有研究发现睡眠纺锤波与认知功能之间存在关联,与智力呈正相关[62]。LI等[63]的研究中发现注意力功能的缺损与慢波睡眠的缩短相关,从另一方面证实了本研究的结论,即当慢波睡眠时长增长后,大学生的专注能力也相应得到了提升。这可能是由于睡眠纺锤体是通过长程丘脑皮层回路产生的,这种活动可能携带有关皮层功能和回路完整性的重要信息,以支持认知功能的改善。
疲劳是主观上一种疲乏无力的不适感觉,在不同程度上的影响个体的生活质量。个体长期的紧张和单调的活动不仅存在生理上的劳累、情绪上的应激反应[64],还会出现心理疲乏、心理资源耗竭感[65],从而使脑神经活动减弱、脑内血液循环不畅、脑脊液流动状况变差[66],交感神经增强、副交感神经减弱等现状,最终导致注意力、记忆力等认知功能的下降、学习效率的降低,甚至与自杀呈正相关关系[67-68]。因此,缓解疲劳显得尤为重要。环境音乐的干预增加了N3期睡眠时长,意味着提高了深度睡眠的质量,而深度睡眠又是脑代谢废物排出的重要阶段[69],因此环境音乐对疲劳的影响值得进一步探索和验证。
除专注力和疲劳之外,认知功能通常还需对记忆力方面加以评价,以往大多研究集中于睡眠与情景记忆,旨在检查记忆巩固,即对睡眠时或清醒前学习内容的编码。甘文标课题组通过小鼠试验发现非快速眼动睡眠对于程序性记忆的巩固至关重要[70];BOYCE等[71]则强调快速眼动睡眠对情景记忆巩固的重要性。但在本研究中,记忆力评价指标并未显示出统计学差异,仍需更大样本量的研究加以验证。
综上,本研究结果表明环境音乐干预可以显著缩短神经质人格倾向大学生的睡眠潜伏期、延长深睡眠时长、提升专注力水平。但对其他睡眠质量及认知能力指标的作用还需更大样本量及更具针对性的试验进行探索。此外,环境音乐对神经质人格倾向大学生情绪、压力的改善效果以及对睡眠、认知水平、生活质量的调节作用有待进一步的发现。
3.4 局限性
在研究对象上,本研究的研究对象均为医科大学的学生,具有一定的特殊性,今后的研究应纳入更多类型的院校、更多专业的大学生,以便于全面了解环境音乐对大学生群体睡眠质量的干预效果。在研究设计上,试验中仅设置了对照组,缺乏环境音乐与其他用于促眠的音乐(如古典音乐、中国五行音乐)的疗效比较,未来需要更多的随机对照实验以更全面的探明环境音乐与其他音乐的不同效果。在干预时长上,本次试验的干预时间为2 d,时间较短且缺乏随访调查。因此,在下一步的研究中,将采用大样本、长时间的干预设计进一步验证环境音乐对睡眠质量的有效性。
参考文献
[1] 陈盈, 周海丽, 胡茂荣, 等. 高职大学生心理灵活性负性情绪与睡眠质量的关系[J]. 中国学校卫生, 2020, 41(3): 445-448.
CHEN Y, ZHOU H L, HU M R, et al. Relationship between psychological flexibility, negative emotion and sleep quality of higher vocational college students[J]. Chin J Sch Health, 2020, 41(3): 445-448.
ROBERTS B W, MROCZEK D. Personality trait change in adulthood[J]. Curr Dir Psychol Sci, 2008, 17(1): 31-35.
[3]LOGAN R W, MCCLUNG C A. Rhythms of life: circadian disruption and brain disorders across the lifespan[J]. Nat Rev Neurosci, 2019, 20(1): 49-65.
[4]LUND H G, REIDER B D, WHITING A B, et al. Sleep patterns and predictors of disturbed sleep in a large population of college students[J]. J Adolesc Health, 2010, 46(2): 124-132.
[5]BECKER S P, JARRETT M A, LUEBBE A M, et al. Sleep in a large, multi-university sample of college students: sleep problem prevalence, sex differences, and mental health correlates[J]. Sleep Health, 2018, 4(2): 174-181.
[6]KNAPSTAD M, SIVERTSEN B, KNUDSEN A K, et al. Trends in self-reported psychological distress among college and university students from 2010 to 2018[J]. Psychol Med, 2021, 51(3): 470-478.
[7]CHOWDHURY A I, GHOSH S, HASAN M F, et al. Prevalence of insomnia among university students in South Asian Region: a systematic review of studies[J]. J Prev Med Hyg, 2020, 61(4): E525-E529.
[8]WARD M P, PETERS K R, SMITH C T. Effect of emotional and neutral declarative memory consolidation on sleep architecture[J]. Exp Brain Res, 2014, 232(5): 1525-1534.
[9]LI J, YIN J H, LUO Y, et al. Association of healthy sleep pattern with the risk of cardiovascular disease and all-cause mortality among people with diabetes: a prospective cohort study[J]. Diabetes Res Clin Pract, 2022, 186: 109822.
[10] 马晓涵, 母代斌. 青少年抑郁症首发患者睡眠质量与反应抑制能力的相关性[J]. 中国心理卫生杂志, 2021, 35(4): 306-310.
MA X H, MU D B. Correlation between sleep quality and response inhibition ability in patients with first-episode adolescent depression[J]. Chin Ment Health J, 2021, 35(4): 306-310.
MUTO V, JASPAR M, MEYER C, et al. Local modulation of human brain responses by circadian rhythmicity and sleep debt[J]. Science, 2016, 353(6300): 687-690.
[12]DI MUZIO M, DIELLA G, DI SIMONE E, et al. Nurses and night shifts: poor sleep quality exacerbates psychomotor performance[J]. Front Neurosci, 2020, 14: 579938.
[13]FREEMAN D, SHEAVES B, GOODWIN G M, et al. The effects of improving sleep on mental health (OASIS): a randomised controlled trial with mediation analysis[J]. Lancet Psychiatry, 2017, 4(10): 749-758.
[14]RAMOS J N, MURARO A P, NOGUEIRA P S, et al. Poor sleep quality, excessive daytime sleepiness and association with mental health in college students[J]. Ann Hum Biol, 2021, 48(5): 382-388.
[15]WEI-LIN, CH EN. Consequences of inadequate sleep during the college years: sleep deprivation, grade point average, and college graduation[J]. Prev Med, 2019, 124: 23-28.
[16]TROUCHE S, POMPILI M N, GIRARDEAU G. The role of sleep in emotional processing: insights and unknowns from rodent research[J]. Curr Opin Physiol, 2020, 15: 230-237.
[17]MARTIN M, WARD J C, CLARK D M. Neuroticism and the recall of positive and negative personality information[J]. Behav Res Ther, 1983, 21(5): 495-503.
[18]MASTIN D F, PESZKA J, POLING T, et al. Personality as a predictor of the objective and subjective impact of sleep deprivation[J]. Pers Individ Differ, 2005, 39(8): 1471-1482.
[19]TKACHENKO O, OLSON E A, WEBER M, et al. Sleep difficulties are associated with increased symptoms of psychopathology[J]. Exp Brain Res, 2014, 232(5): 1567-1574.
[20]STEPHAN Y, SUTIN A R, BAYARD S, et al. Personality and sleep quality: evidence from four prospective studies[J]. Health Psychol, 2018, 37(3): 271-281.
[21]LAHEY B B. Public health significance of neuroticism[J]. Am Psychol, 2009, 64(4): 241-256.
[22]SHIPLEY B A, WEISS A, DER G, et al. Neuroticism, extraversion, and mortality in the UK Health and Lifestyle Survey: a 21-year prospective cohort study[J]. Psychosom Med, 2007, 69(9): 923-931.
[23]LIU M, DIETCH J, ESTEVEZ R, et al. 0324 relationships between personality domains, nightmares, and sleep quality[J]. Sleep, 2017, 40(suppl_1): A120.
[24]JESPERSEN K V, PANDO-NAUDE V, KOENIG J, et al. Listening to music for insomnia in adults[J]. Cochrane Database Syst Rev, 2022, 8(8): CD010459.
[25]TRAHAN T, DURRANT S J, MVLLENSIEFEN D, et al. The music that helps people sleep and the reasons they believe it works: a mixed methods analysis of online survey reports[J]. PLoS One, 2018, 13(11): e0206531.
[26]YAMASATO A, KONDO M, HOSHINO S, et al. How prescribed music and preferred music influence sleep quality in university students[J]. Tokai J Exp Clin Med, 2020, 45(4): 207-213.
[27]DOS SANTOS L M. Study on the intervention effect of music on insomnia of college students[J]. J Healthc Eng, 2022, 2022: 1-5.
[28]HARMAT L, TAKÁCS J, BÓDIZS R. Music improves sleep quality in students[J]. J Adv Nurs, 2008, 62(3): 327-335.
[29]IWAKI T, TANAKA H, HORI T. The effects of preferred familiar music on falling asleep[J]. J Music Ther, 2003, 40(1): 15-26.
[30]WANG Q, CHAIR S Y, WONG E M, et al. The effects of music intervention on sleep quality in community-dwelling elderly[J]. J Altern Complement Med, 2016, 22(7): 576-584.
[31]ANSFIELD M E, WEGNER D M, BOWSER R. Ironic effects of sleep urgency[J]. Behav Res Ther, 1996, 34(7): 523-531.
[32]MORNHINWEG G C, VOIGNIER R R. Music for sleep disturbance in the elderly[J]. J Holist Nurs, 1995, 13(3): 248-254.
[33]SCARRATT R, HEGGLI O A, Vuust P, et al. The music that people use to sleep universal and subgroup characteristics[J]. PsyArXiv, 2021, 7(7).
[34] 刘贤臣, 唐茂芹, 胡蕾, 等. 匹兹堡睡眠质量指数的信度和效度研究[J]. 中华精神科杂志, 1996, 29(2): 103-107.
LIU X C, TANG M Q, HU L, et al. Reliability and validity of the Pittsburgh sleep quality index[J]. Chin J Psychiatry, 1996, 29(2): 103-107.
ZHANG B, LI Y M, LI J, et al. The big five inventory-2 in China: A comprehensive psychometric evaluation in four diverse samples[J]. Assessment, 2022, 29(6): 1262-1284.
[36]STEIN P K, PU Y C. Heart rate variability, sleep and sleep disorders[J]. Sleep Med Rev, 2012, 16(1): 47-66.
[37]JOHN O P, SRIVASTAVA S. The big-five trait taxonomy: history, measurement, and theoretical perspectives[Z]. Handbook of personality: Theory and research (2nd ed. ): New York: Guilford Press, 1999.
[38] 谷昆鹏, 玛依拉·买买提, 刘玲. 医学生睡眠质量、人格特征、成绩间关系的研究[J]. 新疆医学, 2021, 51(4): 428-430, 446.
GU K P, MAIMAITI M, LIU L. Research about the relationship among sleep quality, personality characteristics and performance in medical students[J]. Xinjiang Med J, 2021, 51(4): 428-430, 446.
彭莲华, 毛平, 谭茗惠, 等. 湖南省童年不良经历青少年人格特征与睡眠质量的关系研究: 睡眠卫生的中介作用[J]. 现代预防医学, 2021, 48(17): 3126-3129, 3134.
PENG L H, MAO P, TAN M H, et al. Mediating effect of sleep hygiene on the relationship between personality traits and sleep quality in adolescents with adverse childhood experiences, Hunan[J]. Mod Prev Med, 2021, 48(17): 3126-3129, 3134.
HINTSANEN M, PUTTONEN S, SMITH K, et al. Five-factor personality traits and sleep: evidence from two population-based cohort studies[J]. Health Psychol, 2014, 33(10): 1214-1223.
[41]SUTIN A R, GAMALDO A A, STEPHAN Y, et al. Personality traits and the subjective and objective experience of sleep[J]. Int J Behav Med, 2020, 27(4): 481-485.
[42]GAMALDO A A, SARDINA A L, SUTIN A, et al. Facets of personality related to sleep habits in Black adults[J]. Sleep Health, 2020, 6(2): 232-239.
[43]SPEARS S K, MONTGOMERY-DOWNS H E, STEINMAN S, et al. Sleep: a pathway linking personality to mortality risk[J]. J Res Pers, 2019, 81: 11-24.
[44]BROSSCHOT J F, GERIN W, THAYER J F. The perseverative cognition hypothesis: a review of worry, prolonged stress-related physiological activation, and health[J]. J Psychosom Res, 2006, 60(2): 113-124.
[45]KHOSRAVI M, KASAEIYAN R. The relationship between neuroticism and suicidal thoughts among medical students: Moderating role of attachment styles[J]. J Family Med Prim Care, 2020, 9(6): 2680-2687.
[46]RAPPAPORT L M, FLINT J, KENDLER K S. Clarifying the role of neuroticism in suicidal ideation and suicide attempt among women with major depressive disorder[J]. Psychol Med, 2017, 47(13): 2334-2344.
[47]BAGLIONI C, BATTAGLIESE G, FEIGE B, et al. Insomnia as a predictor of depression: a meta-analytic evaluation of longitudinal epidemiological studies[J]. J Affect Disord, 2011, 135(1/2/3): 10-19.
[48] 黄亮亮. 大学生睡眠质量调查及失眠人群中医证候特点研究[D]. 武汉: 湖北中医药大学, 2021. DOI: 10.27134/d.cnki.ghbzc.2021.000040.
HUANG L L. Investigation on sleep quality of college students and study on TCM syndrome characteristics of insomnia population[D]. Wuhan: Hubei University of Chinese Medicine, 2021. DOI: 10.27134/d.cnki.ghbzc.2021.000040.
CHANG E T, LAI H L, CHEN P W, et al. The effects of music on the sleep quality of adults with chronic insomnia using evidence from polysomnographic and self-reported analysis: a randomized control trial[J]. Int J Nurs Stud, 2012, 49(8): 921-930.
[50]BRAGANÇA G F F, FONSECA J G M, CARAMELLI P. Synesthesia and music perception[J]. Dement Neuropsychol, 2015, 9(1): 16-23.
[51]GAO L X, MENG X K, YE C Q, et al. Entrainment of slow oscillations of auditory thalamic neurons by repetitive sound stimuli[J]. J Neurosci, 2009, 29(18): 6013-6021.
[52]SU C P, LAI H L, CHANG E T, et al. A randomized controlled trial of the effects of listening to non-commercial music on quality of nocturnal sleep and relaxation indices in patients in medical intensive care unit[J]. J Adv Nurs, 2013, 69(6): 1377-1389.
[53] 矫知桥. 音乐治疗改善睡眠质量的研究进展[J]. 世界睡眠医学杂志, 2021, 8(9): 1669-1672.
JIAO Z Q. Research progress of music therapy to improve sleep quality[J]. World J Sleep Med, 2021, 8(9): 1669-1672.
CORDI M J, ACKERMANN S, RASCH B. Effects of relaxing music on healthy sleep[J]. Sci Rep, 2019, 9(1): 9079.
[55]CHEN C K, PEI Y C, CHEN N H, et al. Sedative music facilitates deep sleep in young adults[J]. J Altern Complement Med, 2014, 20(4): 312-317.
[56]LAZIC S E, OGILVIE R D. Lack of efficacy of music to improve sleep: a polysomnographic and quantitative EEG analysis[J]. Int J Psychophysiol, 2007, 63(3): 232-239.
[57]DE ZAMBOTTI M, SIZINTSEV M, CLAUDATOS S, et al. Reducing bedtime physiological arousal levels using immersive audio-visual respiratory bio-feedback: a pilot study in women with insomnia symptoms[J]. J Behav Med, 2019, 42(5): 973-983.
[58]AMIRI S, PARVIZI FARD A, KHALEDI-PAVEH B, et al. The effectiveness of music therapy on insomnia using Persian traditional music[J]. J Kermanshah Univ Med Sci, 2019, 23(2): e86914.
[59]MEI-JOU, L U. Efficacy of music therapy and predictors of sleep disturbance among patients with chronic schizophrenia: a prospective study[J]. Arch Psychiatr Nurs, 2022, 40: 1-7.
[60]SCULLIN M K, GAO C L, FILLMORE P. Bedtime music, involuntary musical imagery, and sleep[J]. Psychol Sci, 2021, 32(7): 985-997.
[61]HUANG C Y, CHANG E T, HSIEH Y M, et al. Effects of music and music video interventions on sleep quality: a randomized controlled trial in adults with sleep disturbances[J]. Complement Ther Med, 2017, 34: 116-122.
[62]BÓDIZS R, GOMBOS F, UJMA P P, et al. Sleep spindling and fluid intelligence across adolescent development: sex matters[J]. Front Hum Neurosci, 2014, 8: 952.
[63]LI Y, LIU H, WEED J G, et al. Deficits in attention performance are associated with insufficiency of slow-wave sleep in insomnia[J]. Sleep Med, 2016, 24: 124-130.
[64] 刘静, 解颖. 中国医科大学学生疲劳调查及健康教育对策[J]. 中国医科大学学报, 2008, 37(5): 706-708.
LIU J, XIE Y. Investigation and management of fatigue in the students from China medical university[J]. J China Med Univ, 2008, 37(5): 706-708.
霍军丽, 胡雪慧, 张瑶, 等. 综合心理干预对缓解抗新型冠状病毒肺炎护理人员心理疲劳的效果[J]. 中华护理杂志, 2020, 55(S1): 74-77.
HUO J L, HU X H, ZHANG Y, et al. Comprehensive psychological intervention can relieve the mental fatigue caused by nursing patients with coronavirus disease[J]. Chin J Nurs, 2020, 55(S1).
XIE L L, KANG H Y, XU Q W, et al. Sleep drives metabolite clearance from the adult brain[J]. Science, 2013, 342(6156): 373-377.
[67]COYNE J O C, COUTTS A J, NEWTON R U, et al. The influence of mental fatigue on sessional ratings of perceived exertion in elite open and closed skill sports athletes[J]. J Strength Cond Res, 2021, 35(4): 963-969.
[68] 刘晓雨, 张艳, 徐晓晓, 等. 青年士兵疲劳状况及与自杀意念的相关性研究[J]. 江苏预防医学, 2018, 29(4): 393-395.
LIU X Y, ZHANG Y, XU X X, et al. Correlation analysis of fatigue and suicidal ideation among young soldiers[J]. Jiangsu J Prev Med, 2018, 29(4): 393-395.
FULTZ N E, BONMASSAR G, SETSOMPOP K, et al. Coupled electrophysiological, hemodynamic, and cerebro-spinal fluid oscillations in human sleep[J]. Science, 2019, 366(6465): 628-631.
[70]YANG G, LAI C S, CICHON J, et al. Sleep promotes branch-specific formation of dendritic spines after learning[J]. Science, 2014, 344(6188): 1173-1178.
[71]BOYCE R, GLASGOW S D, WILLIAMS S, et al. Causal evidence for the role of REM sleep Theta rhythm in contextual memory consolidation[J]. Science, 2016, 352(6287): 812-816.
网址:Ambient music improves sleep quality and cognitive function in college students with neurotic personality tendency https://www.yuejiaxmz.com/news/view/367436
相关内容
社交网站中的自我呈现对生活满意度的影响:积极情绪和社会支持的作用睡眠的重要性 The importance of Sleep
我的大学生活英语作文My College Life(精选40篇)
英语作文:怎样处理生活中的压力(精选16篇)
我的大学生活 My College Life英语作文(精选30篇)
精选健身英语作文范文(通用20篇)
The life in the future未来的生活英语作文(精选32篇)
大学生应该如何面对压力英语作文(通用18篇)
Influence of Network Resources on Students’ Learning in Epidemic Prevention and Control
和谐宿舍英语作文(通用22篇)

